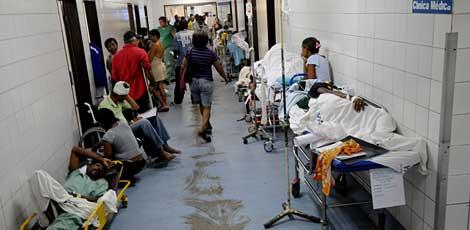
Documentos da operação ocupam duas salas na Polícia Federal em Passo FundoFoto: Diogo Zanatta / Agencia RBS
Já soma 549 indiciamentos e ainda está longe do fim a maior investigação realizada pela Polícia Federal (PF) no Rio Grande do Sul, sobre fraudes envolvendo medicamentos. A previsão é de que, até o desenlace, o trabalho atinja mais de mil indiciamentos e resulte em 200 pessoas apontadas por crimes como fraude à licitação, organização criminosa, corrupção ativa e passiva e uso de documentos falsos. Até o fim do mês, a PF deve enviar à Justiça mais 53 inquéritos, com centenas de indiciamentos relativos ao caso.
As investigações começaram há mais de três anos. Foi em maio de 2011 que agentes da PF sediados em Passo Fundo desencadearam a Operação Saúde. Eles apontaram que grande parte das compras de fármacos distribuídos gratuitamente pela União era fraudada, em um conluio que envolvia distribuidoras de medicamentos e funcionários públicos. Começaram a analisar, então, 2,3 mil licitações ocorridas Brasil afora, a maioria em municípios gaúchos. Usaram como base auditorias da Controladoria-Geral da União (CGU) e de tribunais de contas estaduais e da União.
Os agentes concluíram que a fraude atingiu mais de 300 municípios em sete Estados, sendo 119 gaúchos. O levantamento motivou a prisão de 58 pessoas, em 2011. Os presos foram todos soltos, mas serão indiciados, segundo os federais. Os maiores responsabilizados devem ser donos de distribuidoras de medicamentos, que combinavam licitações para venda dos remédios (em conluio com funcionários públicos). Em alguns casos, os remédios eram superfaturados. Em outros, não eram entregues. E em um terceiro caso, estavam por perder a validade e assim mesmo eram vendidos.
Devido à quantidade de documentos, a PF reservou duas salas apenas para os arquivos da operação. Para dar uma ideia da magnitude da investigação, em 2013 a PF fez 1.021 indiciamentos no Rio Grande do Sul. Metade do total, 510, foram relativos à Operação Saúde, tocada pela delegacia de Passo Fundo. A média dessa delegacia, por ano, é 200 indiciamentos.
A primeira fase da investigação foi concluída em outubro. Mais de cem pessoas foram indiciadas, por 510 crimes. Essa etapa envolve 70 dos 319 inquéritos que integram a operação. Na próxima semana, a PF planeja encaminhar a segunda remessa de documentos à Justiça Federal, com cerca de 53 inquéritos. Os demais previstos na investigação ainda não têm prazo para conclusão e devem ser encaminhados em uma terceira remessa.
– No total, se a Justiça aceitar, serão mais de 200 réus e até mil indiciamentos. Alguns suspeitos estão indiciados 50 vezes, por crimes variados. Vários já estão denunciados pelo Ministério Público – comenta um dos policiais envolvidos na investigação.
E qual o volume da fraude? A CGU e o Tribunal de Contas do Estado (TCE) calculam que prefeituras gaúchas gastaram R$ 103,3 milhões na compra de medicamentos da Farmácia Básica, entre 2007 e 2009 – dinheiro bancado pelo governo federal. E as empresas investigadas receberam 55,7% desse valor (R$ 57,6 milhões). Essas quantias estão agora sob suspeita.
Réus têm direito de chamar até 400 testemunhasA previsão é de que os inquéritos derivados da Operação Saúde sejam concluídos neste ano, mas alguns policiais não escondem uma preocupação: o gigantismo do processo pode fazer o caso patinar na burocracia.
O problema é que, quanto mais réus, maior a demora. Para ficar em um exemplo: cada acusado pode arrolar até oito testemunhas de defesa por acusação, de acordo com o Artigo 401 do Código de Processo Penal. Como alguns réus estão indiciados 50 vezes, em tese podem requisitar 400 testemunhas. Algumas moram em outras cidades ou até Estados. Se 200 réus fizerem isso, o julgamento pode durar tanto que penas previstas podem prescrever.
O prazo conta do momento em que a pessoa vira réu. No caso da formação de quadrilha, por exemplo (que prevê pena de um a três anos de prisão), prescreve em até oito anos. Isso ocorre quando a pena é superior a dois anos e não excede a quatro anos (como é o caso). Pode prescrever em até menos tempo, se o juiz não usar pena máxima. Alguns réus usam também manobras protelatórias: impetram habeas corpus para não depor e driblam intimações para atrasar o processo.
O procurador da República Douglas Fischer alerta que toda investigação ou ação penal com elevado número de réus tende a atrasar o normal andamento dos casos, pois é preciso respeitar as garantias do processo. E isso pode gerar prescrição e impunidade. Ele cita o exemplo da ação penal 470 (o Mensalão, julgado oito anos após as primeiras investigações).
Douglas ressalta que após assumir a coordenação da assessoria criminal do procurador-geral da República no Supremo Tribunal Federal (STF), a determinação foi para acelerar o andamento de todas as ações penais. A PF não quis falar sobre prazos.
Como o esquema foi descobertoA Controladoria-Geral da União (CGU) fez auditorias e descobriu que as mesmas distribuidoras se alternavam nas licitações em centenas de municípios.
A Polícia Federal (PF) constatou que parte das distribuidoras pertencia a uma mesma família ou a amigos muito próximos. Com autorização judicial, rastreou contas bancárias, quebrou sigilos telefônicos e descobriu que se falavam sempre antes de uma nova licitação. Os policiais interceptaram diálogos (sob segredo de Justiça) que comprovariam a combinação das concorrências.
Em 2011, a PF realizou a Operação Saúde e prendeu 58 pessoas, entre funcionários e proprietários de distribuidoras e servidores de prefeituras. Antes das prisões, foram feitas filmagens de encontros entre algumas dessas pessoas, assim como monitoramento de repasses bancários. Com base em computadores apreendidos, os policiais rastrearam contratos feitos em mais de 300 cidades.
Os envolvidos combinavam licitações, superfaturavam compras, produtos não eram entregues ou então eram comercializados prestes a perder a validade.