Kamila Almeida
Hospitais têm se tornado ambientes cada vez mais insalubres. Há corredores apinhados de gente e cadeiras já planejadas para virar leitos. E, mais do que indignação, o que assusta para quem vê de fora é o olhar de resignação dos pacientes. A maioria ainda dá graças a Deus por ter atendimento.
Em comum, o medo de falar mal do local que os acolheu. Criticam, de forma genérica, o sistema de saúde e as más condições de instalação. De resto, com raras exceções, se rasgam em elogios à equipe do Hospital de Clínicas de Porto Alegre – a segunda maior emergência do Estado, local que ZH escolheu para acompanhar o atendimento na noite de terça-feira, entre as 19h e as 23h.
Mesmo lotada, a instituição se nega a fechar as portas, sob pena de obrigar pacientes considerados menos graves a virar a noite à espera de uma consulta, como no caso da aposentada Rosa Mariza Tigre, 64 anos, e do servente de obras Cristian Evandro da Costa Rodrigues, 34 anos, que passou mais de 38 horas sem um diagnóstico para a febre e falta de ar.
A precariedade do sistema de saúde não incomoda apenas os pacientes, mas os funcionários. A supervisora de Enfermagem, Claudia Nery, reconhece a barafunda:
— Tem acontecido de pacientes ficarem dias na emergência, serem tratados e receberem alta dali mesmo. A situação é dramática, afeta os ânimos de todos. Mas temos a política de não fechar as portas. Bem ou mal, aqui todos recebem atendimento.
Demora
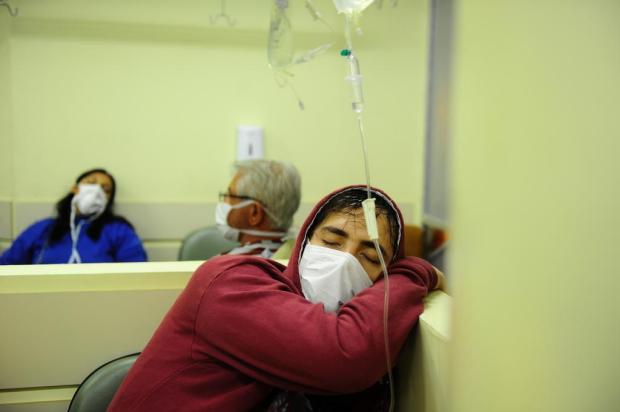
Com diagnóstico de pneumonia bacteriana e suspeita de Gripe A, Fernando Graf Souto, 27 anos, passou quatro dias sendo tratado em uma cadeira do anexo 8 do Hospital.
Nem chegou a ser internado de verdade e já recebeu alta para completar o tratamento em casa.
Atravessado no banco, preso ao soro, Fernando cochila encostado em uma parede. Nada de cobertor, colchão ou travesseiro.
O repouso que a doença requer nem de longe é respeitado. A dor nas costas, causada pela pneumonia, deu lugar ao desconforto pela posição que encontrou para descansar.
Esta foi a primeira vez que Fernando precisou de uma emergência médica. Não tinha nem cadastro no Sistema Único de Saúde (SUS). Acompanha pelos noticiários o caos na saúde, precisou tratar da febre alta, dor no corpo e dificuldade para respirar. Pôde vivenciar o infortúnio.
Sofrimento
Aos 33 anos, Vilmar Nunes Veloso Filho precisou largar o emprego de gari para cuidar da saúde do pai de 73 anos, de quem herdou o nome. Seu Vilmar descobriu um tumor na próstata há seis anos. O longo tratamento fez a família conhecer bem o drama das emergências.

O idoso passou pelo tratamento do câncer no Hospital Conceição. Precisava começar as sessões de quimioterapia. O município de Alvorada, onde moram, disse que o Conceição não poderia recebê-lo imediatamente.
Foram encaminhados ao Clínicas. Às 17h de terça-feira, Seu Vilmar foi avaliado por um médico de outra equipe de oncologia. O filho teme que o tratamento seja prejudicado.
A aparência esquálida de Vilmar que não tem fome nem sede gerou a necessidade da internação. Enquanto aguarda uma resposta sobre o leito, no corredor, Vilmar Filho mira o pai com o olhar perdido, acaricia-lhe a cabeleira vasta e esbranquiçada. A tiracolo, uma pastinha azul contendo os documentos que resumem a vida do pai nos últimos anos.
O paciente, que em casa dorme com dois travesseiros, se contenta com camisa dobrada suportando a cabeça. Enquanto aguardava, de pé ao lado da maca, o filho sofria com dor de cabeça e náusea:
— Mas não vou nem arriscar pedir remédio. Vão me mandar consultar e vou ter de passar por todo esse martírio.
Resignação
Depois de esperar dois dias por um leito em uma cadeira na emergência do Clínicas, uma crise de falta de ar aguda foi o empurrãozinho para que Letícia Reis Menezes, 35 anos, subisse um degrau na escala da dignidade na sexta-feira passada.

Em uma maca, bem posicionada em frente ao setor de enfermagem, passou a contar as horas para ter um quarto. Três dias depois, quando as crises foram reduzidas e já não precisava mais do tubo de oxigênio, passou a ficar estacionada em um corredor mais afastado, até com uma certa privacidade.
A voz fraca ela não usa para reclamar. Está segura de que terá, enfim, encaminhamento para tratar sua doença: miocardiopatia, adquirida no pós-parto, em 2006, quando a filha Isabela nasceu.
— Me sinto aliviada por estar, de uma certa forma, assistida. Quero sair daqui curada. É só o que eu peço — diz.
O diagnóstico de cinco anos atrás Letícia recebeu no Hospital São Lucas da PUCRS. Lá, fez todo o tratamento. Só que vinha se sentindo mal há meses.
— Meu marido e eu resolvemos procurar o Clínicas. Aqui soubemos que a minha situação era gravíssima — explica.
Enquanto aguarda a liberação de um quarto, evita pensar na filha que deixou em casa, na doença e na pouca privacidade e no mínimo de conforto que a maca lhe permite.
Castigo
Ana Carolina Castro da Silva tem 10 anos, 1m49cm, 50 quilos, mas já é habitué da emergência pediátrica do Clínicas. Desta vez, chegou ao hospital no domingo. Sentada na cama, vestindo uma blusa rosa com o slogan do hospital, cujas mangas disfarçam os fios de soro enrolados na mão esquerda, Ana pergunta:

— Tia, já liberou o meu quarto?
Fecha a cara diante da negativa. Espera a próxima enfermeira passar e questiona.
Faz isso dezenas de vezes por dia. Ao avistar a repórter com bloco e caneta na mão, analisa, e divide a dúvida:
— Tia, tu é assistente social? É tu que vai me conseguir um quarto?
É muito difícil para Ana, cujo nome a equipe técnica já sabe de cor. O desejo é subir para um quarto e ficar próximo à recreação do hospital. Ali onde está, amontoada entre outras crianças, só resta a TV e o tédio – para agonia da mãe Eni, 38 anos.
A menina tem mastoidite, uma infecção crônica no ouvido e, desde bebê, convulsões que fazem Eni despencar da Vila Safira, onde moram, para o hospital pelo menos oito vezes por ano.
Ana aguarda um leito para que possa fazer uma cirurgia no ouvido direito. Enquanto isso, Eni vira a noite em uma cadeira plástica, ao lado da maca. Carrega uma dor na coluna pela década de vigília.
— Fico de castigo. Dou um pulinho em casa para trocar de roupa e tomar banho vez ou outra. Fazer o quê? — resigna-se.
Alternativa
O olhar pidão de Kayky, seis anos, aflige Fabiane Cardoso Gomes, 33 anos. A febre de 39°C não cede, a falta de ar é insistente e o olhar desatina a diarista, que sofre com as crises de asma do caçula.

Está exausta da burocracia do sistema de saúde. Faz tudo certinho. Sabia que, na verdade, apesar de parecer grave para ela, o quadro de Kayky não precisaria de atendimento hospitalar. Poderia ter sido resolvido em um posto de saúde, mas cadê o médico?, questiona Fabiane.
— Levei o guri ao posto. Mas a médica que estava de plantão não estava lá. Ele passou por uma triagem com a enfermeira. Cheguei aqui com o encaminhamento. É claro que sei que não é para lotarmos os hospitais, mas eu ia fazer o quê? Deixar meu filho morrer em casa? — indigna-se a mãe.
O atendimento foi relativamente rápido, considerando o quadro da emergência. Chegou às 16h de terça e às 22h30min já estava pronta, com receita na mão e diagnóstico. Na consulta, teria sido reforçada a necessidade de retirada das amídalas, cirurgia para a qual a criança já está inscrita, mas que, segundo a previsão recebida pela mãe, só deve ocorrer daqui a quatro anos.
COMENTÁRIO DO BENGOCHEA - 'É UMA VERGONHA ESTA CALAMIDADE!" De um lado uma oligarquia promove que "representantes do povo" reajustem ao bel prazer salários, indenizações, gratificações e verbas de gabinete; senadores continuem se esbaldando em atos secretos e número de funcionários, serviçais fantasmas e orçamentos elevados; decisões que atingem diretamente o povo e o erário com aumento constante de tributos, reajustes anuais de salários, emendas para alterar o texto original da constituição, artifícios para desrespeitar as leis, subterfugios para superar o teto salarial previsto em lei, e evasivas para nomear cargos comissionados à assessoria de governo em detrimento dos concursados, onerando a máquina pública cada vez mais. De outro lado, pessoas do povo sacrificadas se aglomeram em filas e emergências de hospitais a procura de atendimento para salvar vidas de familiares queridos, totalmente desamparados de um Estado que governa em seu nome.
Apesar do Brasil ser governado por uma coligação que incorpora a imagem de "popular" e "assistencialista", ter um Congresso com grande número de parlamentares eleitos nas urnas de forma democrática e manter uma máquina de justiça onerosa e de altos salários, os serviços públicos essenciais à vida das pessoas são negligenciados, esquecidos, desprotegidos, injustiçados e mantidos num descaso vergonhoso e sem soluções práticas.
No Brasil paga-se absurdas taxas em impostos que custeiam festas, farras, diárias para exterior, verbas para gabinete de parlamentares, verbas de indenização, movimentações atípicas, altos salários, cargos comissionados, entre outras vantagens e privilégios só dados ao poder, e as contrapartidas fornecidas pelo Governo ao seu povo ficam no tratamento desumano em hospitais e presídios, na insegurança das ruas, na educação precária, na justiça morosa, nas leis benevolentes, na falta de saneamento básico e mobilidade urbana e no apadrinhamento entre os Poderes que acoberta ilícitos, improbidades, omissões e negligências.